Содержание
- С какой целью проводится 2 скрининг при беременности?
- Как проводится второй скрининг при беременности?
- Какие заболевания можно обнаружить у эмбриона при втором скрининге?
- На каком сроке проводится второй скрининг?
- Как подготовиться ко второму скринингу?
- Как устанавливается диагноз по результатам второго скрининга?
- Почему скрининг второго триместра иногда дает ложные результаты?
- Стоит ли делать скрининг 2 триместра?
- В каких случаях обязательно нужно делать 2 скрининг?
- Частые вопросы
- Полезные советы
Второй скрининг не относится к обязательным процедурам, врачи назначают его беременным женщинам, чтобы подтвердить или опровергнуть результаты первого обследования. Данные, полученные в ходе скрининга, изучаются внимательно, проверяются на соответствие нормальным показателям, ведь по ним родители достоверно узнают, насколько правильно и полноценно развивается ребенок в утробе.
Если результаты второго исследования положительные, то эмбрион абсолютно здоров, не имеет генетических патологий, хорошо себя чувствует, если отрицательные, то, вероятнее всего, ребенок страдает тяжелым заболеванием. Определив болезнь, врач либо принимается за внутриутробное лечение маленького пациента, либо искусственно вызывает преждевременные роды. То есть, скрининг 2 триместра при беременности можно назвать ответственной и важной процедурой, к которой нельзя относиться несерьезно и наплевательски.
С какой целью проводится 2 скрининг при беременности?
В настоящее время гинекологи советуют всем беременным женщинам обязательно проходить и первый, и второй скрининг, чтобы своевременно обнаружить у эмбриона генетические аномалии. Каждая будущая мама надеется, что ее любимый и долгожданный малыш растет и развивается правильно, не имеет никаких страшных заболеваний. Но, к сожалению, на свет появляются не только крепкие и здоровые дети, но также младенцы с тяжелыми и неизлечимыми патологиями.
Скрининг считается самым точным обследованием, результатам которого можно верить.
Скрининг 2 триместра при беременности позволяет обнаружить пороки развития плода, неразличимые при первом исследовании, подтвердить или опровергнуть диагноз, поставленный в 1 триместре, выявить физические отклонения у ребенка.
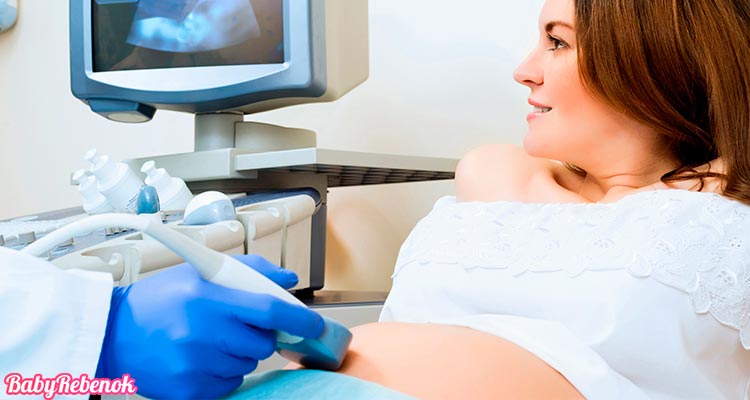
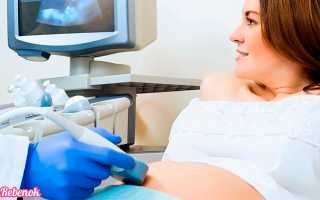
Как проводится второй скрининг при беременности?
Когда наступает 18 – 20 неделя беременности, врачи советуют пациенткам пройти 2 скрининг и УЗИ. Обследование назначается в данный период беременности не просто так, поскольку именно в это время удобно заниматься изучением эмбриона. Первый скрининг, проводимый в середине первого триместра беременности, не дает точной информации о физическом состоянии ребенка в утробе, а только показывает, насколько правильно протекает эмбриональное развитие. Но зато второй скрининг и УЗИ на 20 неделе могут быть для гинеколога очень ценными данными о здоровье плода. Получив негативные результаты исследования, врач предлагает родителям два варианта дальнейших действий: либо рожать больного ребенка, либо, пока не поздно, соглашаться на аборт. В переводе с английского языка скрининг – это просеивание, то есть подсчет вероятности рождения детей с определенными отклонениями. Самая популярная программа для проведения скрининга – PRISCA, или перинатальная оценка риска. Обычно она включает три исследования.
- Биохимический тройной тест. У беременной женщины во время 2 триместра вынашивания плода берется венозная кровь для проверки содержания маркеров АФП, ХГЧ, эстриола. АФП, или альфа-фетопротеин – это белок, синтезируемый печенью и пищеварительным трактом зародыша. ХГЧ, или хорионический гонадотропин человека – это гормон, образующийся в эмбриональных оболочках, присутствующий только в крови беременных женщин. Половой гормон эстриол вырабатывается фолликулярным аппаратом яичников. Биохимический тест позволяет определить вероятность возникновения у эмбриона таких тяжелых хромосомных заболеваний, как синдром Дауна и синдром Эдвардса. Для беременной исследование совершенно безопасно, в крови просто подсчитывается концентрация АФП, ХГЧ, эстриола, никакие манипуляции над организмом женщины не производятся.
- Ультразвуковое исследование. УЗИ в рамках скрининга проводится более точно и детально по сравнению с обычным ультразвуковым исследованием. Медицинский специалист очень внимательно изучает изображение эмбриона на мониторе аппарата УЗИ. Врач может найти у зародыша как незначительные физические дефекты, которые легко вылечиваются при помощи медикаментов или хирургических операций, так и серьезные аномалии развития, от которых невозможно избавиться. Обычно посредством УЗИ при втором скрининге нетрудно диагностировать грыжу в диафрагме, косолапость, заячью губу, волчью пасть, укорочение трубчатых костей, деформацию пальцев и многие другие патологии.
- Кордоцентез. Эта процедура не является обязательным этапом второго скрининга. Но если анализ крови и УЗИ показывают наличие неких отклонений, то кордоцентез рекомендуется все-таки провести. Операция достаточно сложная, но именно она позволяет выяснить, что же не так с ребенком в утробе. В живот беременной женщины вводится специальная игла, с помощью которой из пуповины берется кровь эмбриона. Собранная кровь отправляется в лабораторию на анализ, по результатам которого врач ставит точный диагноз зародышу. Но нужно сказать, что кордоцентез относится к небезопасным процедурам. У двух женщин из ста после оперативного вмешательства случается выкидыш. Часто игла оставляет после себя гематому, которая, впрочем, быстро рассасывается. Одна женщина из ста после процедуры заражается инфекцией.
Какие заболевания можно обнаружить у эмбриона при втором скрининге?
Многие женщины задаются вопросом, так ли необходимо проводить 2 скрининг при беременности. Исследование стоит совсем недешево. Но окупятся ли потраченные денежные средства? На самом деле скрининг второго триместра беременности нельзя недооценивать, ведь он дает родителям важную информацию об их ребенке, развивающемся в утробе. По результатам исследования семья решает, оставлять малыша или делать аборт. Если эмбрион серьезно и неизлечимо болен, то лучше не мучить его, а искусственно прервать беременность. До конца второго триместра проводить аборт еще разрешается. Некоторых матерей беспокоит моральная сторона вопроса. В этом случае следует задуматься, как тяжело растить и воспитывать детей с отклонениями. Согласны родители взвалить на себя эту ношу на всю жизнь? Или все-таки лучше повременить с рождением ребенка? Обычно скрининг второго триместра проводится для обнаружения таких аномалий развития зародыша: дефекта нервной трубки, синдрома Дауна, синдрома Эдвардса, синдрома Патау.
- Дефект нервной трубки. На двадцатый день внутриутробного существования у эмбриона появляется нервная пластинка. Через несколько суток она сворачивается в трубку – зачаток центральной нервной системы, включающий головной и спинной мозг. Образование трубки происходит очень медленно, иногда пластинка смыкается не полностью или распрямляется. В этом случае возникают тяжелейшие пороки развития плода: анэнцефалия, цефалоцеле, менингоцеле. Анэнцефалия, или псевдоцефалия – отсутствие полушарий головного мозга, височной и затылочной части черепа. Средний и промежуточный мозг деформирован, глаза выпучены, язык неестественно длинный, шея короткая, верхняя часть головы вместо черепа покрыта плотной мембраной, испещренной кровеносными сосудами. Цефалоцеле, то есть расщепление черепа – выход мозговой ткани наружу через дефекты в черепной коробке. Менингоцеле – срединная аномалия позвоночника, при которой не полностью закрывается содержимое спинномозгового канала.
- Синдром Дауна. Это хромосомное заболевание, называемое также трисомия, возникает в момент зачатия. У больного зародыша кариотип включает не 46 хромосом, как у здорового человека, а 47. При синдроме Дауна двадцать первая пара хромосом на самом деле тройка, а не пара. Такая генетическая аномалия случается, когда при оплодотворении яйцеклетка или сперматозоид несет в себе лишнюю хромосому. У новорожденных детей с синдромом Дауна маленькая голова, приплюснутое лицо, деформированные уши, плоский нос, косые глаза, короткая шея, всегда открытый рот, короткие конечности. Возникновение болезни не зависит от расы, образа жизни, здоровья, возраста родителей. Предсказать и предотвратить хромосомную мутацию невозможно.
- Синдром Эдвардса. Это заболевание, как и синдром Дауна, возникает при зачатии, является результатом изменения кариотипа. Только лишняя третья хромосома располагается не в двадцать первой, а в восемнадцатой паре хромосом. Новорожденные малыши с синдромом Эдвардса отличаются слабостью, болезненностью, недостаточным ростом и весом. Они выглядят недоношенными, но появляются на свет с опозданием. У больных детей короткая грудина, деформированные ребра, вывихнутые бедра, косолапость, скрюченные пальцы рук, папилломы на коже. Младенцы с синдромом Эдвардса имеют специфическое строение головы, у них низкий лоб, короткая шея, недоразвитые глазные яблоки, выпуклый затылок, низко расположенные уши, деформированные ушные раковины, маленький рот, расщелина верхней губы. При данном заболевании неправильно работают практически все системы и органы, возникают пороки сердца, непроходимость кишечника, почечная недостаточность, грыжи в паховой области, свищи в пищеводе, дивертикулы мочевого пузыря. Больные дети редко доживают до первого дня рождения.
- Синдром Патау. Это заболевание характеризуется наличием серьезных врожденных пороков. Масса тела новорожденных, у которых диагностирована эта болезнь, не превышает 2,5 кг. У детей наблюдаются нарушения развития различных участков ЦНС, умеренная микроцефалия, патологии зрительной системы (помутнение роговицы, колобома, микрофтальмия и др.), полидактилия, нарушения развития кистей рук. Дети с синдромом Патау часто имеют скошенный низкий лоб, узкие глазные щели, широкое основание носа и глубокую переносицу, аномалии ушных раковин, короткую шею, расщелины в небе и верхней губе. Более половины младенцев страдают от пороков развития сердечной мышцы – распространены нарушения развития сердечных перегородок, положения кровеносных сосудов. У детей диагностируют нарушения развития тканей поджелудочной железы, эмбриональную грыжу, удвоение или увеличение внутренних органов (селезенка, почки и др.), пороки развития органов половой системы. Могут присутствовать кисты, повышенная дольчатость корковой ткани почек. Отмечают характерную для СП задержку умственного развития. Такие тяжелые патологии развития не позволяют большинству младенцев (95%) с синдромом Патау прожить дольше нескольких недель или месяцев. В редких случаях удается поддерживать жизнь таких больных в течение нескольких лет. В развитых странах существует тенденция к продлению продолжительности жизни детей с синдромом Патау до пяти лет.
Стоит отметить, что, хотя вышеперечисленные патологии и возникают крайне редко, но отличаются коварством и непредсказуемостью. Предупредить хромосомные мутации нельзя, они появляются во время зачатия, не лечатся, самостоятельно не исчезают, остаются на всю жизнь. Больные дети не могут жить полноценно, страдают от собственной ущербности, зависят от близких людей, являются инвалидами. Плохо то, что диагностирование хромосомных болезней у эмбриона в утробе – трудная задача для медицинских специалистов.
Даже если провести второй скрининг по самым точным и современным методикам, поставить достоверный и окончательный диагноз не всегда удается. В большинстве случаев, врачи просто говорят родителям, на сколько процентов вероятно рождение у них ребенка с отклонениями. А семья уже решает, сохранять беременность или нет.
На каком сроке проводится второй скрининг?
Крайне важно не пропустить сроки второго скрининга. Обычно врачи рекомендуют пациенткам проходить обследование не раньше 16 недели беременности, но и не позже 20 недели. Если сделать скрининг пораньше, то в случае обнаружения у зародыша патологии не так опасно проводить аборт. Если же пройти обследование попозже, то можно получить более точные и достоверные результаты.
Медицинские специалисты считают, что самые оптимальные сроки второго скрининга – это 17 – 19 неделя беременности. В это время удобно изучать состояние эмбриона в утробе, и еще можно искусственно прерывать беременность.
Как подготовиться ко второму скринингу?
Готовиться ко второму скринингу обычно не сложно, так как женщины уже имеют опыт прохождения первого обследования. Тяжело в моральном плане может быть только матерям, получившим во время скрининга первого триместра не обнадеживающие результаты. Унять тревогу и плохое предчувствие нелегко, но нужно постараться это сделать. Перед проведением второго обследования мочевой пузырь и кишечник можно не опорожнять, наполненность органов мочой и калом не влияет на результаты УЗИ. За сутки до скрининга следует исключить из меню продукты, способные вызвать аллергию: цитрусовые фрукты, шоколад. В день сдачи крови на анализ следует голодать, так как прием пищи может сделать ложными результаты лабораторного исследования.
Как устанавливается диагноз по результатам второго скрининга?
Скрининг 2 триместра при беременности проводится в течение одного дня. После обследования врачи несколько недель готовят результаты анализов. В итоге в руки родителей попадает медицинский отчет, состоящий из довольно внушительного списка цифровых данных, разобраться в которых неосведомленному человеку непросто. По тому, какие цифры отклоняются от нормальных значений, врачи определяют, каким именно заболеванием страдает эмбрион в утробе. Избыточное или недостаточное количество в крови матери АФП, ХГЧ или эстриола свидетельствует о конкретной аномалии развития плода. Нормальные результаты 2 скрининга и УЗИ должны быть следующими:
16 неделя беременности
- Вес зародыша – 100 г.
- Длина тела – 11,6 см.
- Окружность животика – 88 – 116 мм.
- Окружность головки – 112 – 136 мм.
- Лобно-затылочный размер – 41 – 49 мм.
- Бипариетальный размер – 31 – 37 мм.
- Длина кости голени – 15 – 21 мм.
- Длина кости бедра – 17 – 23 мм.
- Длина кости предплечья – 12 – 18 мм.
- Длина кости плеча – 15 – 21 мм.
- Индекс амниотической жидкости – 121.
- Содержание хорионического гонадотропина – 10 – 35 тысяч.
- Содержание альфа-фетопротеина – 34,4 МЕ/мл.
- Содержание эстриола – 4,9 – 22,7 нмоль/л.
17 неделя беременности
- Вес зародыша – 140 г.
- Длина тела – 13 см.
- Окружность животика – 93 – 131 мм.
- Окружность головки – 121 – 149 мм.
- Лобно-затылочный размер – 46 – 54 мм.
- Бипариетальный размер – 34 – 42 мм.
- Длина кости голени – 17 – 25 мм.
- Длина кости бедра – 20 – 28 мм.
- Длина кости предплечья – 15 – 21 мм.
- Длина кости плеча – 17 – 25 мм.
- Индекс амниотической жидкости – 127.
- Содержание хорионического гонадотропина – 10 – 35 тысяч.
- Содержание альфа-фетопротеина – 39 МЕ/мл.
- Содержание эстриола – 5,2 – 23,1 нмоль/л.
18 неделя беременности
- Вес зародыша – 190 г.
- Длина тела – 14,2 см.
- Окружность животика – 104 – 144 мм.
- Окружность головки – 131 – 161 мм.
- Лобно-затылочный размер – 49 – 59 мм.
- Бипариетальный размер – 37 – 47 мм.
- Длина кости голени – 20 – 28 мм.
- Длина кости бедра – 23 – 31 мм.
- Длина кости предплечья – 17 – 23 мм.
- Длина кости плеча – 20 – 28 мм.
- Индекс амниотической жидкости – 133.
- Содержание хорионического гонадотропина – 10 – 35 тысяч.
- Содержание альфа-фетопротеина – 44,2 МЕ/мл.
- Содержание эстриола – 5,6 – 29,7 нмоль/л.
19 неделя беременности
- Вес зародыша – 240 г.
- Длина тела – 15,3 см.
- Окружность животика – 114 – 154 мм.
- Окружность головки – 142 – 174 мм.
- Лобно-затылочный размер – 53 – 63 мм.
- Бипариетальный размер – 41 – 49 мм.
- Длина кости голени – 23 – 31 мм.
- Длина кости бедра – 26 – 34 мм.
- Длина кости предплечья – 20 – 26 мм.
- Длина кости плеча – 23 – 31 мм.
- Индекс амниотической жидкости – 137.
- Содержание хорионического гонадотропина – 10 – 35 тысяч.
- Содержание альфа-фетопротеина – 50,2 МЕ/мл.
- Содержание эстриола – 6,6 – 38,5 нмоль/л.
20 неделя беременности
- Вес зародыша – 300 г.
- Длина тела – 16,4 см.
- Окружность животика – 124 – 164 мм.
- Окружность головки – 154 – 186 мм.
- Лобно-затылочный размер – 56 – 68 мм.
- Бипариетальный размер – 43 – 53 мм.
- Длина кости голени – 26 – 34 мм.
- Длина кости бедра – 29 – 37 мм.
- Длина кости предплечья – 22 – 29 мм.
- Длина кости плеча – 26 – 34 мм.
- Индекс амниотической жидкости – 141.
- Содержание хорионического гонадотропина – 10 – 35 тысяч.
- Содержание альфа-фетопротеина – 57 МЕ/мл.
- Содержание эстриола – 7,3 – 45,5 нмоль/л.
Если у зародыша синдром Дауна, то содержание ХГЧ в крови беременной женщины высокое, а АФП и эстриола – низкое. При синдроме Эдвардса концентрация всех веществ ниже нормы. При дефекте нервной трубки хорионический гонадотропин нормальный, а эстриол и альфа-фетопротеин высокий. Также высокое содержание АФП может означать нарушение развития у эмбриона спинного мозга, а низкое – сидром Меккеля-Грубера, некроз печени, затылочную грыжу, расщелину позвоночника. Если концентрация эстриола в крови очень низкая, то вероятен выкидыш. Но при отрицательном результате исследования родителям не стоит отчаиваться. Врачи, когда делают 2 скрининг при беременности, предупреждают, что поставить на 100% точный диагноз невозможно. Бывает, что, несмотря на неблагоприятные прогнозы медиков, у женщин рождаются здоровые и полноценные дети.
Почему скрининг второго триместра иногда дает ложные результаты?
Медики тоже люди, и они иногда ошибаются. При постановке диагноза врачи ориентируются на числовые показатели нормы, но организм каждой женщины индивидуален, и даже значительные изменения содержания в крови АФП, ХГЧ, эстриола не всегда свидетельствуют о патологии. Не стоит самостоятельно пытаться разобраться в результатах обследования, а тем более ставить ребенку в утробе диагноз. Это занятие лучше доверить гинекологу. Расшифровать итоговые данные второго скрининга непросто, а опытный медицинский специалист при одном взгляде на цифры прекрасно видит всю ситуацию. Случается, хоть и редко, что исследование показывает ложные результаты, что обусловлено определенными причинами. Поэтому перед проведением скрининга врач обязательно опрашивает и анкетирует пациентку, чтобы отсеять возможные факторы, влияющие на правдивость показателей обследования. Ложный результат возможен в следующих случаях:
- при многоплодной беременности;
- при зачатии методом ЭКО;
- при ожирении или, наоборот, дефиците массы тела;
- при сахарном диабете;
- при неверно определенном сроке беременности.
Стоит ли делать скрининг 2 триместра?
Проходить второй скрининг или нет – решение сугубо личное. Будущая мама должна принять его самостоятельно.
Иногда нежелание проходить скрининг 2 триместра связан с внутренними переживаниями. Эти переживания могут быть не просто так, ведь случается, что скрининговые исследования выдают ошибочные результаты и выявляют угрозы развития патологий у плода, который вполне нормально развивается.
Ложные результаты заставляют будущую маму нервничать и тревожиться за малыша весь остаток периода его вынашивания. А это в свою очередь приводит к негативному течению беременности и может повлиять на здоровье будущей мамы и плода. К счастью, ситуация вовсе не безвыходная. Если беременная боится инвазивных способов диагностики, дающих наиболее достоверную информацию о наличии или отсутствии отклонений, она может прибегнуть к безопасным неинвазивным пренатальным ДНК-тестам.
Если женщина не попадает в группу риска или не имеет осложнений в ходе беременности, то ведущий врач предлагает пройти только процедуру УЗИ. В России второй скрининг не практикуется около двух лет. Однако отсутствие негативных результатов в первом триместре не гарантирует, что никаких рисков нет во втором триместре. Разумеется, нецелесообразно назначать дополнительные анализы каждой женщине, которая ожидает ребенка. Это лишь провоцирует женщин беспокоиться и бессмысленно тратить семейные средства.
Выбор у семьи, если результаты 2 скрининга и УЗИ оказались плохими, невелик: сохранить жизнь больному ребенку или согласиться на аборт по медицинским показаниям, пока срок еще позволяет провести эту операцию. Такое решение нельзя считать моральным преступлением, так как причины его вполне разумны. Семья, которая в силу моральных или материальных оснований не может позаботиться о ребенке с серьезными отклонениями, сможет в будущем подготовиться к новой беременности и произвести на свет здорового ребенка. Это гораздо разумнее, чем подвергать себя и кроху жизненным испытаниям.
Есть также семьи, которые относятся к младенцу как к божественному дару, потому неважно, каким он появится на свет. Для таких пар прерывание беременности – еще большее бедствие, чем рождение малыша с патологиями. Поэтому семьи, которые счастливы дарить малышу свою любовь и защиту, могут без страха отказаться от скрининга.
При любых обстоятельствах, вывод должен быть сделан трезво, а не под влиянием эмоций. Если сомневаетесь, необходим ли скрининг второго триместра и когда проходить обследования, то лучше посоветоваться с вашим лечащим врачом, основываясь на данных предыдущих анализов.
В каких случаях обязательно нужно делать 2 скрининг?
Если женщина чувствует себя хорошо, беременность не сопровождается осложнениями, то делать второй скрининг совсем необязательно. Но если будущая мама пожелает пройти обследование, чтобы убедиться, что с драгоценным малышом в животе все в порядке, то врачи не имеют права отказать ей. Но существует категория беременных женщин, которым нельзя игнорировать скрининг второго триместра, поскольку высок риск появления у вынашиваемых ими эмбрионов тяжелых пороков развития. Обязательно нужно проходить обследование матерям:
- старше 35 лет;
- имеющим плохую наследственность;
- переболевшим вирусным заболеванием в начале беременности;
- состоящим в браке с близким родственником;
- пристрастившимся к наркотикам;
- злоупотребляющим спиртными напитками;
- работающим во вредных условиях;
- принимающим сильнодействующие медикаменты;
- ранее делавшим аборт;
- пережившим выкидыш или рождение мертвого ребенка.
Частые вопросы
Когда делают второй скрининг во время беременности?
Второй скрининг обычно проводят между 18 и 22 неделями беременности.
Какие методы используются при втором скрининге?
Второй скрининг включает ультразвуковое исследование и анализ крови матери. Ультразвуковое исследование позволяет оценить развитие плода, анализ крови матери помогает определить уровень определенных биохимических маркеров.
Какие показатели оцениваются при втором скрининге?
При втором скрининге оцениваются такие показатели, как размеры плода, структура органов, наличие аномалий и отклонений, а также уровень определенных биохимических маркеров в крови матери.
Какие аномалии и отклонения могут быть выявлены при втором скрининге?
Второй скрининг может помочь выявить различные аномалии и отклонения, такие как нарушения развития плода, аномалии сердца, проблемы с плацентой и другие структурные аномалии.
Что делать, если второй скрининг показал наличие аномалий или отклонений?
Если второй скрининг показал наличие аномалий или отклонений, врач может рекомендовать дополнительные исследования, такие как амниоцентез или хорионическую взятие биопсии, чтобы более точно определить проблему и принять решение о дальнейших действиях.
Полезные советы
СОВЕТ №1
Не откладывайте второй скрининг на последний момент. Лучше запланируйте его заранее, чтобы иметь достаточно времени на получение результатов и, при необходимости, дополнительные обследования.
СОВЕТ №2
Обратите внимание на свои ощущения и изменения в организме перед вторым скринингом. Если у вас возникли какие-либо новые симптомы или проблемы со здоровьем, обязательно сообщите об этом врачу, чтобы он мог учесть их при интерпретации результатов.