Содержание
Заражение происходит воздушно-капельным путем от носителя инфекции, которая находится в латентном или активном состоянии. На протяжении 10 дней инкубационного периода патогенная флора активно размножается в организме и приводит к возникновению первых признаков заболевания: сыпи, головных болей, нарушений моторной и речевой функции и прочих расстройств.
Менингит и его причины
Менингит – патология, которая поражает оболочки головного и спинного мозга, при этом воспалительный процесс развивается снаружи оболочек и не повреждает орган. В зависимости от возбудителя заболевания менингит может быть:
- Бактериальным, возбудителями являются менингококк, сифилис, стафилококк, туберкулезная палочка.
- Вирусным – к развитию приводят вирус паротита, краснухи, герпеса, энтеровирус.
- Грибковым, который развивается в результате размножения грибка рода Кандида.
- Смешанным.
В зависимости от характера воспаления менингит может быть серозным и гнойным. По происхождению первичный (патология развивается при проникновении инфекции в головной мозг) или вторичный (заболевание является результатом невылеченнных инфекционно-воспалительных патологий других органов).
Чаще всего встречается вирусной природы и является результатом невылеченных вирусных заболеваний различной локализации (воспаления гайморовых пазух, отитов, абсцесса легких). При своевременной корректной терапии наступает выздоровление. Бактериальная инфекция значительно реже поражает оболочки органа и приводит к возникновению серьезных осложнений.
Заражение может происходить от инфицированного человека воздушно-капельным путем. Реже от насекомых-переносчиков инфекции при укусе, через воду. Возможно инфицирование лимфогенным и гематогенным путем, например, при несоблюдении гигиенических норм во время медицинских манипуляций или с током крови от других воспаленных органов. От матери к ребенку патогенная флора возбудители менингита передается во время прохождения по родовым путям.
К предрасполагающим факторам следует отнести неправильное питание, недостаточную физическую активность, переохлаждение, хронические патологии различной этиологии, эндокринные расстройства, аутоиммунные заболевания.
Клиническая картина
Распознать менингит можно по следующим признакам:
- возникновение резкой и невыносимой головной боли;
- рост температуры тела до критических отметок;
- рвота фонтаном;
- сонливость;
- спутанность и помутнение сознания;
- светобоязнь.
Гнойный менингит проявляется указанными симптомами, к которым может присоединяться выраженная интоксикация организма, чувство беспокойства и страха, тремор конечностей, мышечная слабость. Период бодрствования сменяется апатией, а чувство сонливости может закончиться комой.
Сильные боли по мере прогрессирования патологии заставляют больного принять характерную позу для менингита – лежа на боку, ноги согнуты в коленных суставах и подтянуты к брюшине, голова запрокинута назад.
В половине случаев инфицирование и воспаление оболочек головного мозга характеризуется геморрагической сыпью, которая сопровождается выраженным болевым синдромом. При прикосновении к телу боль становится невыносимой, больной издает крики.
При простукивании по лицевым нервам возникает болевой синдром, охватывающий всю черепную коробку. На голове проступает сосудистая сетка, у детей диагностируется выпуклость родничка.
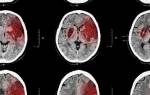
При отсутствии своевременной терапии возникает более тяжелая клиническая картина: отек головного мозга, потеря сознания, судорожный синдром, кома.
Сыпь при менингите
Геморрагическая сыпь при болезни менингит позволяет подтвердить диагноз и выявить причину воспаления. Чаще всего подобный симптом возникает при бактериальной этиологии заболевания в первые сутки, реже на третий день от начала воспалительного процесса. Высыпания увеличиваются молниеносно и указывают на стремительное развитие патологического процесса. При отсутствии своевременной терапии возможен летальный исход из-за начавшегося сепсиса.
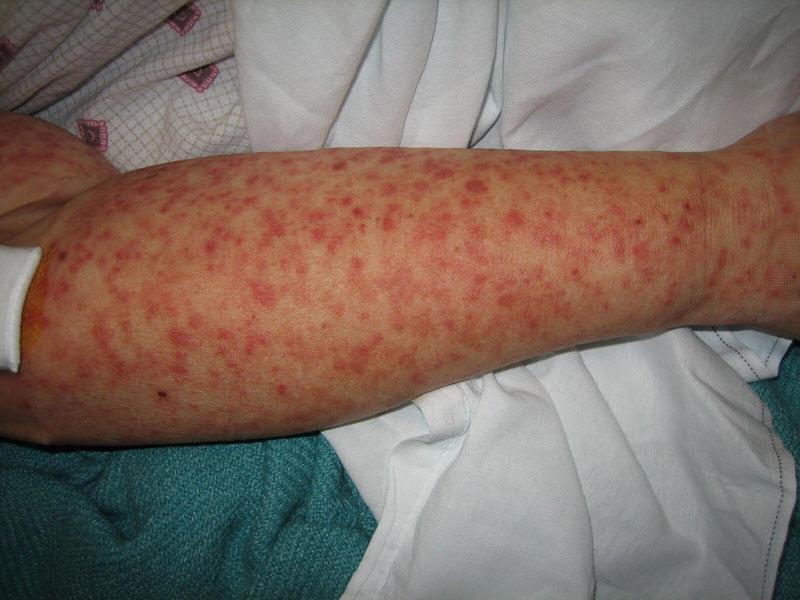
Как выглядит такая сыпь при менингите? Пятна имеют яркий красный или фиолетово-красный окрас. Не выступают над кожей, не бледнеют при надавливании на пораженный участок тела. Как правило, возникает и локализуется на конечностях, по мере прогрессирования охватывает все тело. Может иметь вид небольших точек или крупных гематом.
Высыпания на теле при вирусной природе патологии встречаются крайне редко и могут поражать не только эпидермис, но и слизистые оболочки глаз, рта, носа, ротоглотки. Такие пятна при менингите имеют бледный красный окрас и различную форму.
Сыпь сопровождает пациента на протяжении всего заболевания. Пятна при менингите могут исчезать, а могут образовывать корочки, что указывает на отмирание клеточных структур. После атрофированные участки отторгаются, а на их месте остаются дефекты (рубцы, шрамы).
Распознать сыпь, как признак менингита, можно по простому тесту, который следует проводить с осторожностью, так как любые прикосновения к телу вызывают боль. Для его проведения понадобится обычный стакан, который необходимо прокручивать по месту высыпаний. При побледнении участков вероятность воспалительной патологии оболочек головного мозга не более 20%. Если кожный покров с пятнами не меняет цвет – необходимо срочно вызвать скорую помощь и обратиться к врачу, так как менингит опасное заболевание, которое приводит к множеству неприятных последствий:
- глухота;
- отек головного мозга;
- токсический шок;
- почечная недостаточность;
- повреждение элементов опорно-двигательного аппарата;
- эпилепсия;
- нарушение моторной функции;
- проблемы с речью;
- церебрастенический синдром.
Менингеальная сыпь имеет особенность, что позволяет дифференцировать ее от других патологических процессов – пятна на теле больного не вызывают зуд, жжение. При наличии указанных симптомов, есть основания предполагать, что причиной высыпания стала: ветрянка, краснуха, корь, чесотка или аллергия.
Диагностика
Распознать инфекционно-воспалительное поражение головного мозга можно по наличию трех синдромов. Это симптомы менингита и интоксикации организма, изменения в спинномозговой жидкости.
Для получения данных о клинической картине врач проводит опрос и осмотр пациента. В ходе исследования важно установить сроки появления симптомов, были ли укусы насекомых. Невролог при помощи специальных методик проверяет сознание пациента, наличие признаков раздражения оболочек головного мозга и очаговых симптомов.
Для выявления воспалительного процесса используется общеклинический и бактериологический анализ геммы. На наличие патологических процессов указывает увеличение скорости оседания красных кровяных телец, изменение показателей фибриногена и реактивного белка.
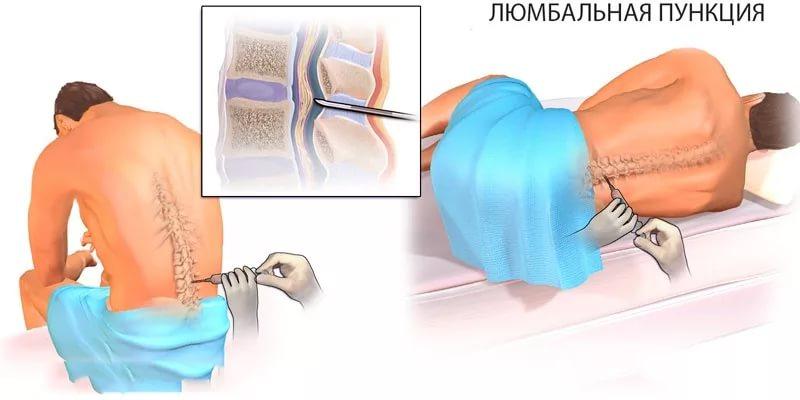
Важным этапом в ходе диагностики менингита является люмбальная пункция, при помощи которой для проведения исследований с поясничного отдела спинного мозга берется 2 мл ликвора. Данный метод безопасен и прост в проведении, однако позволяет с точностью подтвердить или опровергнуть диагноз «менингит». Кроме этого, пункция позволяет определить возбудителя патологического процесса и назначить корректное лечение.
При воспалении оболочек мозга церебральная жидкость выходит под высоким давлением. Для серозной формы патологии характерно получение прозрачного ликвора, при гнойном процессе – мутного, желто-зеленого цвета.
В ходе лабораторных исследований определяется уровень клеток в спинномозговой жидкости, а именно нейтрофилов, белка, лимфоцитов. Для выявления причин проводится изучение уровня глюкозы. Так, при гнойном поражении уровень глюкозы в ликворе часто равен 0, при кандидозной, туберкулезной природе воспаления уровень сахара в церебральной жидкости снижается незначительно. В ходе постановки диагноза во внимание берется соотношение белка, сахара и лейкоцитов.
Для изучения состояния и работоспособности головного мозга проводится КТ и МРТ. Для выявления патогенной флоры – причины воспалительного процесса, назначается ПЦР — полимеразная цепная реакция.
Лечение
Лечение менингита проводится в условиях реанимации. При возникновении клинической картины, характерной для воспаления оболочек мозга, следует срочно вызвать скорую медицинскую помощь, так как симптоматический комплекс развивается стремительно.
В амбулаторных условиях до приезда врачей при гипертермии больному можно дать жаропонижающие средства из группы противовоспалительных нестероидных медикаментов. Важно устранить все раздражающие факторы, которые могут усугубить состояние пациента. Следует ограничить поступление света в помещение, не кормить, положить в горизонтальное положение и дать отдохнуть. Важно предлагать больному обильное питье. Обтирания при гипертермии не рекомендуются, так как сыпь при менингите сопровождается болевым синдромом, и подобные действия могут усугубить состояние пациента.
В ходе лечения важен постельный режим, обильное питье и диета. Основу терапии составляют антибактериальные препараты с повышенной проницаемостью широкого спектра действия, а именно пенициллины (Амоксициллин), цефалоспорины (Цефуроксим), линкозамиды (Клиндамицин). При грибковой этиологии используются противогрибковые препараты (Кетоконазол). Кроме препаратов антибактериального действия назначаются противовирусные и гормональные средства.
Для снижения температуры тела используются жаропонижающие препараты. При выраженной интоксикации организма назначается внутривенное введение регидратационных, солевых растворов и препаратов глюкозы. Для снижения отечности головного мозга и вывода токсических соединений — продуктов распада инфекционной флоры, используются диуретики.
Для улучшения устойчивости иммунной системы человека используются витаминно-минеральные комплексы, в частности витамины группы В и С.
Для снижения давления церебрально-мозговой жидкости используется пункция спинномозгового канала.
Профилактика
Чтобы предотвратить воспаление оболочек головного мозга, необходимо придерживаться элементарных правил:
- во время эпидемии стоит отказаться от посещения людных мест;
- закаливание помогает укрепить иммунитет, начинать следует с летнего периода;
- в сезон простуд важно поддерживать защитные свойства организма путем приема биологически активных добавок – витамины и поливитамины;
- избегать длительного пребывания под воздействием низких температур;
- при наличии возможности пройти вакцинацию против менингококковой инфекции;
- в случае контактирования с больными менингитом необходимо обратиться к врачу для предотвращения развития патогенной флоры путем применения антибактериальных препаратов и иммуноглобулинов, которые активны в отношении основного возбудителя патологического процесса;
- отказаться или ограничить поездки в страны, где существует высокий риск инфицирования через укусы насекомых;
- обязательная вакцинация против клещевого энцефалита, пневмококка и других возбудителей менингита.
Менингит – опасное заболевание, которое часто заканчивается летальным исходом. При своевременной терапии прогноз благоприятный. Заболевание сопровождается интоксикацией, гипертермией, головными болями, высыпаниями, повышенной раздражительностью и прочими симптомами. Сыпь при менингите у маленьких детей и взрослых указывает на стремительное развитие патологического процесса и требует срочного врачебного вмешательства.
Частые вопросы
Как выглядит сыпь при менингите и в чем ее отличие от других видов высыпаний?
Сыпь при менингите обычно представляет собой красные или пурпурные пятна, которые не исчезают при надавливании (петехии) или могут быть в виде красных пятен, которые исчезают при надавливании (эритема). Они могут появляться на любой части тела, включая лицо, конечности и туловище. Отличие от других видов высыпаний заключается в том, что сыпь при менингите обычно не зудит и не вызывает дискомфорта, в отличие от аллергических или инфекционных высыпаний.
Какие другие симптомы могут сопровождать сыпь при менингите?
Помимо сыпи, при менингите могут наблюдаться такие симптомы, как жесткость шеи, головная боль, высокая температура, сильная слабость, рвота и судороги. Эти симптомы могут развиваться быстро и требуют немедленного медицинского вмешательства.
Полезные советы
СОВЕТ №1
При менингите сыпь обычно имеет характерные признаки, такие как петехии (крошечные красные точки), которые не исчезают при надавливании, и папулы (выпуклые образования на коже), которые могут быть синюшного или фиолетового цвета.
СОВЕТ №2
Отличие сыпи при менингите от других видов высыпаний заключается в ее характере и сопутствующих симптомах, таких как жесткая шея, головная боль, рвота и высокая температура. Поэтому важно обратить внимание на эти признаки и немедленно обратиться к врачу.