Содержание
- Ротавирусная инфекция у детей
- Причины появления ротавирусной инфекции
- Классификация заболевания
- Симптомы ротавирусной инфекции
- Диагностика ротавирусной инфекции
- К каким врачам обращаться
- Лечение ротавирусной инфекции
- Осложнения
- Профилактика ротавирусной инфекции
- Как лечить ротавирус у ребенка
- Последствия ротавируса
- Профилактика
- Как отличить ротавирус от отравления
- Частые вопросы
- Полезные советы
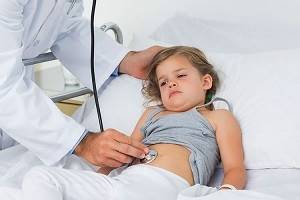
При появлении всех этих достаточно тревожных симптомов родителям следует немедленно показать ребенка врачу. В результате ротавирусной инфекции поражается слизистая не только желудка, но и тонкого кишечника, что приводит к возникновению гастроэнтерита. В результате чего развивается диарея и, как следствие, обезвоживание организма.
Ротавирусная инфекция имеет схожие симптомы с рядом других заболеваний. Поэтому очень важно поставить точный диагноз и вовремя начать лечение.
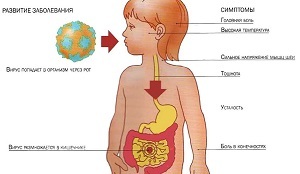
Основные симптомы ротавирусной инфекции:
- рвота;
- резкое повышение температуры (может достигать достаточно высоких показателей, например, 39° и выше);
- понос;
- боли в области живота;
- отсутствие аппетита;
- упадок сил.
Ротавирусная инфекция может вызвать и другие неприятные симптомы, поскольку может поразить еще и дыхательные пути. Поэтому ребенок может жаловаться на:
- першение в горле;
- насморк;
- сухой кашель;
- покраснения в горле;
- боль при глотании.
Инкубационный период заболевания обычно длится от 1 до 5 дней, острый период — от 3 до 7 дней (при тяжёлом течении болезни — более недели), реабилитационный период — от 4 до 5 дней.
Основным источником распространения ротавирусной инфекции является зараженный человек во время острого периода заболевания. Но заражение может произойти и от человека, который даже не подозревает о наличии вируса в своем организме. Он просто является переносчиком инфекции, не чувствуя при этом никаких симптомов. К счастью, заражение от таких людей происходит гораздо реже.
А вот пути передачи данной инфекции могут быть довольно разными:
- водный путь (через воду);
- пищевой (особенно опасны молочные продукты, зараженные при хранении или реализации);
- контактно-бытовой (например, через грязные руки).
Как уже было сказано, при появлении у ребенка вышеперечисленных симптомов необходимо обязательно показать его врачу, чтобы исключить другие заболевания. Для этого проводится специальное исследование фекалий больного.
Обычно лечение ротавирусной инфекции обходится без госпитализации, но в некоторых случаях это необходимо. Амбулаторное лечение включает в себя:
- соблюдение специальной диеты;
- прием жаропонижающих лекарств;
- прием ферментных препаратов;
- прием солевых растворов для восполнения потерь жидкости;
- обильное питье.
Обычно выздоровление наступает спустя неделю правильного лечения, и вырабатывается стойкий иммунитет.
Специфической профилактики данного заболевания нет. В основном нужно лишь соблюдать правила гигиены. Обезопасить малыша помогут следующие меры:
- грудное вскармливание (в 1-ый год жизни);
- соблюдение членами семьи гигиены;
- стерильная посуда (до 1,5 лет);
- обработка горшка, игрушек и сосок;
- не давать воду из крана, только кипяченную;
- купание грудных детей только в прокипяченной воде.
Ротавирусная инфекция у детей
Ротавирусная инфекция у детей – острое инфекционное заболевание, вызываемое патогенными ротавирусами и протекающее с преимущественным поражением желудочно-кишечного тракта. При ротавирусной инфекции у детей развивается острый гастроэнтерит с лихорадкой, тошнотой, рвотой, диареей и абдоминальными болями, сопровождающийся интоксикацией и респираторным синдромом. Диагноз ротавирусной инфекции у детей ставится на основании комплекса клинических и эпидемиологических данных и результатов лабораторных исследований. Лечение ротавирусной инфекции у детей включает регидратационную, дезинтоксикационную терапию, лечебную диету, прием спазмолитиков, ферментов, энтеросорбентов, пробиотиков, противовирусных и иммунотропных препаратов.
Ротавирусная инфекция относится к группе вирусных диарей, встречающихся в любом возрастном периоде, но наиболее часто регистрируется у детей. Это распространенное заболевание в практике педиатров, детских гастроэнтерологов, детских инфекционистов. Естественная восприимчивость детей к ротавирусной инфекции очень высока.
Практически все дети переболевают ротавирусной инфекцией (иногда неоднократно) в первые 5 лет жизни, причем 70–80% случаев заболевания приходится на детей в возрасте от 6 месяцев до 2 лет, особенно находящихся на искусственном вскармливании.
Дети первых 3-х месяцев жизни болеют ротавирусной инфекцией относительно редко из-за наличия пассивного иммунитета, полученного трапсплацентарно или с грудным молоком, однако при его отсутствии могут заболевать и новорожденные.
Повторные случаи ротавирусной инфекции у детей возможны спустя 6-12 месяцев после перенесенного заболевания при заражении другим сероваром ротавируса. Дети, переболевшие ротавирусной инфекцией, обычно легче переносят последующие случаи заболевания.
Источником ротавирусной инфекции у детей является больной человек с манифестной или бессимптомной формой заболевания. Механизм передачи ротавирусной инфекции у детей — фекально-оральный, может осуществляться через пищевые продукты (чаще молочные), водопроводную воду, а также через бытовые контакты (грязные руки, загрязненные предметы обихода, игрушки, белье).
Наибольшее выделение вирусных частиц больным наблюдается в первые 3-5 суток заболевания. Ротавирусная инфекция у детей активизируется сезонно; подъем заболеваемости отмечается в зимне-весенний период, иногда возникают спорадические случаи. Нередко отмечаются групповые заболевания и массовые вспышки в детских коллективах (дошкольных и школьных учреждениях, стационарах).
Возбудителями ротавирусной инфекции у детей являются энтеротропные РНК-содержащие вирусы рода Rotavirus, включающие 7 серогрупп (большинство ротавирусов человека относятся к группе A).
Ротавирусы высокоустойчивы во внешней среде, сохраняют многомесячную жизнеспособность при замораживании, но быстро погибают при кипячении.
Ротавирусная инфекция вызывает повреждение и разрушение микроворсинок тонкой кишки, приводящее к вторичной дисахаридазной недостаточности, накоплению негидролизованных дисахаридов (лактозы), нарушению реабсорбции воды и электролитов, развитию у ребенка диарейного синдрома и дегидратации.
Снижение интерфероногенеза в острую фазу и в период реконвалесценции при ротавирусной инфекции у детей является одной из причин затяжного и хронического течения заболевания.
Инкубационный период ротавирусной инфекции у детей может продолжаться от 12 часов до 1-5 суток. В клинической картине на первый план выходит поражение ЖКТ в форме острого гастроэнтерита и интоксикация; респираторный синдром может сопровождать или предшествовать основным расстройствам.
Симптомы ротавирусной инфекции у детей характеризуются острым началом и развиваются в течение суток, иногда может иметь место продромальный период с незначительным изменением состояния. По тяжести течения ротавирусная инфекция разделяется на легкую, среднетяжелую и тяжелую формы.
Могут иметь место атипичные стертые формы (как правило, у недоношенных и новорожденных детей), а также носительство ротавируса.
Ротавирусная инфекция у детей имеет циклическое течение, тяжесть заболевания зависит от продолжительности и степени дегидратации (эксикоза I, II, III степени) и интоксикации.
В стадию выраженных клинических проявлений отмечается лихорадка (38,5-39ºC), тошнота, рвота повторного или многократного характера, диарея, абдоминальные боли, метеоризм, урчание по ходу кишечника.
Для ротавирусной инфекции у детей характерен обильный, водянисто-пенистый стул желто-зеленого цвета, с резким запахом, без видимых патологических примесей, иногда со слизью.
В зависимости от тяжести заболевания частота стула колеблется от 3 до 20 раз в сутки; диарея сохраняется до 3-7 дней.
Интоксикационный синдром у детей при легком и среднетяжелом течении ротавирусной инфекции характеризуется резкой слабостью, бледностью кожных покровов, головной болью, в тяжелых случаях – адинамией, головокружением, обморочным состоянием, судорогами мышц конечностей; у детей первого года жизни отмечается падение массы тела, снижение тургора тканей.
Респираторными проявлениями ротавирусной инфекции у детей служат умеренная гиперемия и боль в горле, насморк, небольшой суховатый кашель, конъюнктивит. Выздоровление при ротавирусной инфекции у детей наступает обычно через 5-12 дней, при тяжелом течении — позднее.
Осложнениями ротавирусной инфекции у детей могут выступать циркуляторные расстройства, острая сердечно-сосудистая и почечная недостаточность, присоединение бактериальной инфекции, обострение имеющейся гастроэнтерологической патологии — хронического гастрита, энтероколита, дисбактериоза кишечника.
Диагноз ротавирусного гастроэнтерита у детей ставится на основании комплекса клинических и эпидемиологических данных, результатов лабораторных исследований (вирусологических, бактериологических, серологических, молекулярно-генетических).
Учитываются ведущий клинический синдром, сочетание и последовательность появления симптомов, локализация патологического процесса (гастрит, энтерит, колит и т. д.), возраст ребенка, наличие острой кишечной инфекции в его окружении, предполагаемый источник заражения, сезонность.
Диагностика ротавирусной инфекции у детей облегчается при наличии семейного очага или эпидемической вспышки заболевания.
Подтверждением ротавирусной инфекции у детей является обнаружение вирусных частиц и антигенов, вирусной РНК и специфических антител в фекалиях, рвотных массах, сыворотке крови. Генетический материал ротавируса в фекалиях позволяют выявить ПЦР, метод точечной гибридизации, электрофорез РНК в ПААГ.
Морфологическая идентификация ротавирусной инфекции у детей проводится с помощью электронной микроскопии, ИФА, РПГА, реакции диффузной преципитации, латекс-агглютинации, РИФ, выделения ротавируса в культуре клеток, радиоиммунного анализа (РИА).
Определение специфических антител к ротавирусу в крови больного (методами твердофазной реакции коагглютинации, РТГА, РСК, РНВ) проводят с 5-го дня от начала заболевания.
При ротавирусной инфекции у детей результаты бактериологического исследования кала на основные кишечные инфекции – отрицательные. Вспомогательное значение в постановке диагноза имеет микроскопическое исследование кала – копрограмма, общий анализ мочи и крови.
Дифференциальная диагностика ротавирусной инфекции у детей проводится с дизентерией, сальмонеллезом, эшерихиозом, легкими формами холеры, пищевым отравлением, вирусными диареями другой этиологии (энтеровирусными и др.). В сложных, сомнительных случаях может быть проведена ректороманоскопия с аспирационной биопсией слизистой оболочки толстой кишки.
При ротавирусной инфекции у детей очень важны ранняя диагностика и своевременно начатое лечение. Дети с тяжелой и среднетяжелой формой ротавирусной инфекции подлежат госпитализации. Терапия заболевания является патогенетической и направлена на борьбу с дегидратацией, функциональными нарушениями со стороны сердечно-сосудистой и мочевыделительной систем, расстройствами пищеварения.
При развитии обезвоживания проводят регидратационную терапию: при I-II степени эксикоза ограничиваются пероральным приемом регидрона, глюкосолана; при III степени эксикоза – парентерально применяются растворы трисоль, ацесоль; с целью дезинтоксикации и улучшения гемодинамики — гемодез, полиглюкин. В случае необходимости назначаются жаропонижающие и спазмолитические препараты.
При ротавирусной инфекции применяются энтеросорбенты (активированный уголь, комбинированные препараты), ферменты (панкреатин), пробиотики (лактобактерии, бифидобактерии), пребиотики (лактулоза).
Показана лечебная щадящая диета, соответствующая тяжести течения заболевания и возрасту ребенка.
В острый период из пищевого рациона исключаются молоко и молочные продукты, ограничивается пища, богатая углеводами.
Этиотропное лечение ротавирусной инфекции у детей может включать противовирусные и иммунотропные средства (умифеновир, иммуноглобулин, рекомбинантный интерферон альфа), помогающие сокращению сроков клинических проявлений заболевания.
Прогноз ротавирусной инфекции зависит от тяжести клинических проявлений: при легкой и среднетяжелой форме – исход практически всегда благоприятный; при резком и длительном обезвоживании из-за развития сердечно-сосудистой и почечной недостаточности возможен летальный исход, особенно у детей из групп риска (новорожденных, недоношенных, детей с гипотрофией).
В целях профилактики ротавирусной инфекции у детей необходимо соблюдение правил личной гигиены и питания, грудное вскармливание, раннее выявление больных и их своевременная изоляция, соблюдение санитарно-гигиенического режима в очаге заболевания (семье и детском учреждении). В качестве специфической профилактики ротавирусной инфекции у детей используется вакцинация живыми оральными вакцинами.
Ротавирусная инфекция (ротавирус) – это острое инфекционное заболевание, вызываемое ротавирусом и характеризующееся поражением желудочно-кишечного тракта по типу гастроэнтерита с развитием синдрома дегидратации (обезвоживания).
Причины появления ротавирусной инфекции
Возбудителем заболевания выступает вирус семейства Reoviridae, рода Rotavirus. Ротавирусы устойчивы к воздействию факторов окружающей среды, в питьевой воде, открытых водоемах и сточных водах они сохраняют жизнеспособность до нескольких месяцев, на овощах и фруктах – до 30 дней. Пути передачи:
- контактно-бытовой (через грязные руки и предметы обихода);
- водный (при употреблении воды, в которой присутствуют вирусы);
- пищевой (чаще всего при употреблении молока, молочных продуктов);
- реже – воздушно-капельный путь.
Ротавирусным гастроэнтеритом болеют люди любого возраста, но максимальная заболеваемость отмечается у детей первых двух лет жизни, людей пожилого возраста и лиц с нарушением функционирования иммунной системы. Наблюдается зимне-весенняя сезонность, спорадические случаи заболевания регистрируются в течение всего года. Ротавирусы проникают внутрь эпителия слизистой оболочки двенадцатиперстной кишки и верхних отделов тощей кишки. Размножение и накопление вируса приводит к гибели зрелых эпителиоцитов кишки и их отторжению.
В результате нарушается абсорбция углеводов и простых сахаров, и они накапливаются в избыточном количестве. В просвете кишечника повышается осмотическое давление, нарушается всасывание воды и электролитов. Возникает водянистая диарея. Образование большого количество органических кислот, водорода, углекислого газа в процессе ферментации нерасщепленных дисахаридов кишечной микрофлорой ведет к повышению газообразования в кишечнике. У детей с иммунными нарушениями ротавирус может стать причиной развития гепатита, нефрита, пневмонии, экзантемы, энцефалита с высоким риском летального исхода.
Классификация заболевания
Формы ротавирусной инфекции:
- типичная (гастрит, гастроэнтерит, энтерит);
- атипичная (стертая, бессимптомная);
- вирусоносительство.
По тяжести течения:
- легкое;
- среднетяжелое;
- тяжелое.
По характеру течения:
- гладкое;
- негладкое (с обострениями и рецидивами).
По продолжительности и исходу:
- острое (до 1 месяца);
- затяжное (до 3 месяцев);
- хроническое (более 3 месяцев).
Симптомы ротавирусной инфекции
Инкубационный период ротавирусной инфекции составляет от 14 часов до 7 дней (в среднем 1-4 дня). Заболевание чаще всего начинается остро с повышения температуры тела от субфебрильных до фебрильных значений, появляются симптомы интоксикации (вялость, слабость, снижение аппетита), диарея и повторная рвота.
Кишечная дисфункция характеризуется жидким, водянистым, пенистым стулом желтого цвета без патологических примесей. При обильном жидком стуле развивается обезвоживание.
В тяжелых случаях возможно уменьшение количества мочи вплоть до полного ее отсутствия, снижение артериального давления. В течение 3–6 дней могут присутствовать умеренные или сильные схваткообразные или постоянные боли в верхней половине живота. У детей младшего возраста в начале заболевания могут наблюдаться катаральные явления, которые предшествуют дисфункции кишечника: покашливание, насморк или заложенность носа, редко – конъюнктивит, катаральный отит. У детей раннего возраста на фоне высокой температуры могут развиться генерализованные судороги, сопровождающиеся потерей сознания.
Для легких форм ротавирусной инфекции характерны следующие симптомы:
- температура тела 37,1-38,0°C;
- умеренная интоксикация в течение 1–2 дней;
- нечастая рвота;
- стул жидкой кашицей до 5-10 раз в сутки.
При среднетяжелых формах заболевания отмечаются следующие симптомы:
- температура тела 38,0-39,0°C;
- выраженная интоксикация;
- повторная рвота в течение 1,5-2 дней;
- обильный водянистый стул от 10 до 20 раз в сутки;
- обезвоживание I–II степени.
Тяжелая форма ротавирусного гастроэнтерита характеризуется:
- бурным началом;
- значительными потерями жидкости (обезвоживание II–III степени),
- многократной рвотой;
- водянистым стулом более 20 раз в сутки;
- снижением артериального давления.
Типичный ротавирусный гастроэнтерит характеризуется доброкачественным циклическим течением, наличием специфических признаков заболевания, а также обнаружением возбудителя в фекалиях. К атипичным формам ротавирусного гастроэнтерита относятся:
- стертая и субклиническая формы со слабо выраженными и быстро проходящими симптомами;
- бессимптомная форма с отсутствием клинических признаков болезни, но с нарастанием титров специфических антител в крови;
- носительство ротавирусов после перенесенного острого ротавирусного гастроэнтерита, у здоровых лиц в очагах с инфекционной диареей;
- хроническая форма, сохраняющаяся более 3 месяцев.
Диагностика ротавирусной инфекции
Сочетание поражения желудочно-кишечного тракта и симптомов интоксикации, развитие обезвоживания, наличие ротавирусной инфекцией у лиц, контактирующих с больным, имеют большое значение в диагностике заболевания. Окончательный диагноз ротавирусной инфекции ставится только на основании лабораторного подтверждения. Используют:
- методы, основанные на обнаружении ротавируса и его антигенов в фекалиях (электронная и иммуноэлектронная микроскопия, РЛА, ИФА);
- методы обнаружения вирусной РНК в копрофильтратах (метод молекулярных зондов – ПЦР и гибридизации, электрофорез РНК в полиакриламидном геле или агарозе);
- методы обнаружения специфических антител к ротавирусам в сыворотке крови (ИФА, РСК, РТГА, РНГА).
Ротавирус, антигенный тест. С целью установления причины заболевания, определения источников инфицирования и путей передачи инфекции, своевременного начала терапии и проведения соответствующих профилактических мероприятий в очагах острой кишечной инфекции могут быть использованы методы молекулярно-генетического исследования. При подозрении на поражение органов и систем проводят дополнительные инструментальные исследования:
- обзорный рентген органов грудной клетки;
- УЗИ органов брюшной полости;
- гастроскопия (визуальный осмотр слизистой оболочки желудка);
- регистрация 12-канальной электрокардиограммы (ЭКГ);
- трансторакальная эхокардиография (ЭхоКГ) в состоянии покоя;
- УЗИ почек, мочеточников, надпочечников;
- КТ брюшной полости и забрюшинного пространства;
- клинический анализ крови;
- биохимический анализ крови, включающий: общий белок , альбумин (в крови), белковые фракции;
- оценку показателей работы почек (мочевина, креатинин, клубочковая фильтрация);
- оценку показателей работы печени (билирубин, АЛТ, АСТ);
- оценку углеводного обмена: глюкоза (в крови) (Glucose), глюкозотолерантный тест с определением глюкозы в венозной крови натощак и после нагрузки через 2 часа.
К каким врачам обращаться
При подозрении острую кишечную инфекцию необходимо срочно обратиться к врачу терапевтуили к врачу-педиатру. При необходимости пациенту назначается консультация врача-инфекциониста. Консультации других специалистов рекомендуют при тяжелой сопутствующей патологии, развитии осложнений.
Лечение ротавирусной инфекции
Комплексное лечение ротавирусного гастроэнтерита легкой и средней степени тяжести можно проводить в амбулаторных условиях. Рекомендуют:
- диету механически и химически щадящую, с достаточным содержанием белка, жира, минеральных солей и витаминов (исключают молоко и молочные продукты, ограничивают употребление овощей, фруктов, соков, бобовых);
- применение препаратов, обладающих противовирусной и интерфероногенной активностью;
- иммуноглобулины для приема внутрь;
- введение растворов внутривенно или внутрь для борьбы с обезвоживанием;
- энтеросорбенты;
- полиферментные средства для коррекции ферментативной недостаточности;
- препараты, содержащие бифидобактерии.
Показания для госпитализации:
- больные со среднетяжелой и тяжелой формами ротавирусной инфекции;
- пациенты с измененным психическим состоянием;
- младенческий возраст;
- отягощенный преморбидный фон (недоношенность, хронические заболевания и пр.);
- кровь в стуле.
Осложнения
Ротавирусная инфекция способна давать множество осложнений, часть которых представляют угрозу жизни пациента:
- снижение артериального давления;
- гиповолемический шок – состояние, обусловленное быстрым уменьшением объема циркулирующей крови и проявляющееся снижением артериального давления, тахикардией, жаждой, тошнотой, головокружениями, потерей сознания и бледностью кожи;
- острая сердечно-сосудистая недостаточность – состояние, вызванное нарушением функции сердца;
- острая почечная недостаточность – внезапное нарушение функции почек, приводящее к расстройству водного, электролитного, азотистого и других видов обмена;
- вторичная дисахаридазная недостаточность – непереносимость углеводов из-за недостаточности ферментов (лактазы, сахаразы, мальтазы, трекалазы);
- кардиомиопатия – это заболевание миокарда, проявляющееся увеличением размеров сердца и/или сердечной недостаточностью;
- дисбактериоз кишечника – нарушение состава микрофлоры кишечника.
Профилактика ротавирусной инфекции
Заболевший ротавирусной инфекцией человек должен быть изолирован на 10-15 дней с целью предотвращения распространения заболевания. Одним из наиболее эффективных профилактических мероприятий считается вакцинация: вакцина «Ротатекс» для профилактики ротавирусной инфекции, РотаТек (вакцина против ротавирусной инфекции). Для профилактики заражения необходимо тщательно мыть руки перед приемом пищи, свежие фрукты и овощи также необходимо мыть. Нельзя пить сырую воду из неизвестных источников, купаться следует лишь в тех водоемах, где это официально разрешено.
Как лечить ротавирус у ребенка
Ротавирусная инфекция – это заболевание инфекционного генеза, провоцирует развитие диареи, кишечных расстройств. Ротавирус у детей проявляется острым началом, сочетанием респираторных симптомов с умеренным энтеритом. Представляет опасность для маленького ребенка, так как приводит к обезвоживанию организма.
Основной причиной инфекционного процесса является группа вирусных агентов – ротавирусами.
Существует 2 вида патогена:
- подтип А – поражает преимущественно детей;
- подтип В – является взрослой формой заболевания и вызывает тяжелые формы гастроэнтерита.
Это типичная болезнь «грязных рук», так путь передачи возбудителя исключительно орально-фекальный. Вирионы ротоинфекции хорошо сохраняются в почве, воде. Инфицирование ребенка происходит в детском саду, школе, местах массового скопления детей.
Ротавирус заразен. Заболевание может быть единичным или вызвать эпидемию. Пик приходится на осенне-зимний период. Если в коллективе выявлен хотя бы 1 случай заболевание, то в течение 4–5 суток все контактировавшие с инфицированным человеком также столкнутся с проявлениями ротавирусной инфекции.
Заболевание еще называют кишечным гриппом. Но это бытовое название, так как возбудитель не относится к группе вирусов гриппа.
Течение заболевания
Вирус защищен трехслойной белковой оболочкой. Она защищает патоген от действия соляной кислоты в желудке, пищеварительных ферментов. Ротавирус поражает кишечник, вызывая гибель ворсинок органа.
Заболевание протекает циклично:
- Инкубационный период – 1–5 дней.
- Острая фаза – от 3 суток до недели в тяжелых случаях.
- Выздоровление – от 4 до 5 дней.
В инкубационный период патоген ничем себя не проявляет. Переход к острой фазе сопровождается характерной симптоматикой – тошнотой, рвотой, изменением в структуре и характере каловых масс. Длится второй период 2–3 суток, затем начинается восстановление организма.
В периоде выздоровление вирионы возбудителя обнаруживаются в стуле ребенка. Поэтому малыш остается заразен и в этот период.
С каждым эпизодом заболевания у пациента вырабатываются специфические антитела к определённому штамму возбудителя. Поэтому последующее инфицирование проходит в менее выраженной форме. Иногда как легкое кишечное расстройство без температуры и неукротимой рвоты.
Первые признаки и симптомы ротавирусной инфекции
Симптомы заболевания схожи с признаками отравления, с единственной особенностью – это водянистая структура каловых масс.
Общая симптоматика ротавирусной кишечной инфекции:
- понос – до 10–12 походов в туалет в сутки;
- неукротимая рвота;
- боли в эпигастрии;
- избыточное газообразование и вздутие живота;
- повышение температуры – не снижается при приеме жаропонижающих средств;
- бледность, слабость, вялость, общая интоксикация;
- у ребенка отсутствует аппетит.
При поражении ротавирусом изменяется цвет каловых масс. На начальном этапе заболевания они приобретают сероватый окрас и становятся резко зловонными. На 3 сутки фекалии становятся желто-серыми и по внешнему виду напоминают глину.
Стул ребенка при ротавирусе не должен содержать примеси крови, слизи, зелени.
Респираторные симптомы выражены слабо. Могут наблюдаться кашель, першение и боли в горле, ринорея.
К какому врачу обратиться
При появлении симптоматики, схожей с проявлениями кишечного гриппа, следует обратиться к педиатру. Лечение в этом случае проходит в домашних условиях. При тяжелом течении заболевания пациента госпитализируют в инфекционное отделение стационара.
Если же ротавирус проявился у подростка, взрослого человека, то его лечением занимается врач-инфекционист.
Диагностика
Для постановки диагноза учитываются клинические проявления заболевания, семейный анамнез, возраст ребенка, сезонность на момент появления первых симптомов. Для исключения кишечных инфекций проводят бакпосев каловых масс. Дополнительно показан забор кала на скрытую кровь, микроскопический анализ фекалий, общеклинические исследование мочи и крови. Подтверждает диагноз иммуноферментный анализ каловых масс ребенка. В нем обнаруживаются вирусные частицы, фрагменты РНК возбудителя заболевания.
Лечение ротавируса у детей
Специфических противовирусных препаратов для подавления ротавируса не существует. Лечение заключается в предупреждении обезвоживания организма, выведение токсинов, профилактике расстройств сердечно-сосудистой системы, почек, купирование признаков энтероколита.
При дегидратации 1–2 степени показан пероральный прием растворов для гидратации – Регидрон, Глюкосолан. На третьей стадии обезвоживания проводят инфузионное введение этих препаратов. Если у ребенка болит живот, повысилась температура до критических значений, требуется прием спазмолитиков, жаропонижающих препаратов, энтеросорбентов.
Важно! Запрещено применение при лечении ротовируса антибиотиков, так препараты этой группы не подавляют вирусы. Кишечные антисептики, такие как Нифуроксазид, противодиарейные препараты не назначаются, так как они увеличивают продолжительность заболевания. Назначение антисептиков необходимо в случае присоединения бактериальной инфекции.
Оказание первой помощи
Специфической первой помощи при ротавирусной инфекции не существует. Родители должны следить за состоянием малыша и не допускать обезвоживания организма.
Для этого каждые 10 минут давать ребенку кипяченую воду, препараты для гидратации небольшими порциями. Малышам до 2 лет для введения жидкости используют шприцы без иглы. При рвоте продолжать регидрационные мероприятия с незначительными интервалами. Ребенок должен пить воду маленькими глотками.
Вызывать скорую помощь следует в следующих случаях:
- малышам до 2 лет;
- не удается остановить рвоту в течение нескольких часов;
- в каловых массах появилась слизь, кровь, зеленые включения;
- не удается самостоятельно давать ребенку жидкость, появились признаки обезвоживания – плач без слез, последнее мочеиспускание более 6 часов назад;
- появилась симптоматика ботулизма – неврологические признаки нарушения высшей нервной деятельности – и сальмонеллеза – судороги в икроножных мышцах.
Лекарственные препараты
Специализированных медикаментозных средств для подавления ротавируса не существует. Лечение носит симптоматический характер.
Какие лекарства помогают справиться с ротавирусной инфекцией у детей:
- Растворы для гидратации – вода, Регидрон, Ре-соль, Нормогидрон, Ионика.
- Противорвотные препараты – Церукал – блокирует рвотный центр в головном мозге.
- Противовирусные средства – Циклоферон, Виферон в свечах, Кипферон – это препараты интерферона. Оказывают иммуномодулирующее и противовирусное действие, способствуют снижению температуры и продукции специфических антител для подавления возбудителя заболевания.
- Сорбенты – Полисорб, Активированный уголь, Фильтрум, Энтеродез – связывают путем адсорбции продукты жизнедеятельности вируса, прочие токсины. Препараты не всасываются и выводятся естественным способом.
- Пробиотики – Аципол, Линекс, Ацидолак – содержат кишечную микрофлору. Способствуют нормализации баланса нормальной и условно-патогенной флоры.
- Ферменты – Креон, Мезим, Панкреатин – порошки из поджелудочной железы, содержат вещества, способствующие усвоению пищи.
Чем кормить ребенка при ротавирусе
Во время кишечного гриппа аппетит либо снижается, либо полностью отсутствует. Рацион зависит от возраста пациента. Для малышей первого года жизни (новорожденных и грудничков) продолжать предлагать грудь или адаптированную смесь. Это позволит избежать обезвоживания. Но не следует переходить с грудного вскармливания на искусственное, так как это дополнительный стресс для пищеварительной системы. Убрать прикорм.
Для малышей постарше и взрослых разрешены ненасыщенные бульоны, сухарики из белого хлеба. В рационе больного должны входить рисовая и манная протертая каша, мясо в отварном виде.
Из напитков идеальным вариантом будут отвары трав, ягод, несладкий чай и какао на воде.
Не рекомендуется давать молочные и кисломолочные продукты до прекращения диареи. Капусту, редьку, чеснок и лук – исключить из рациона. Не кормите ребенка насильно. Как только он начнет выздоравливать –аппетит восстановится.
Комаровский о ротавирусной инфекции у детей
Мнение Е.О. Комаровского совпадает с рекомендациями ВОЗ по ведению пациентов с ротавирусом. Он считает, что 99% жителей планеты хотя бы раз в жизни познакомились с кишечным гриппом. По личным наблюдениям доктора без поноса это заболевание не протекает. И если болит живот и отсутствует диарея и рвота следует искать другую причину патологии.
Лечить малыша лучше в домашних условиях. Лишь при тяжелом течении болезни нужно госпитализировать в стационар.
Последствия ротавируса
При ротавирусе страшны не последствия вирусной атаки, а длительное обезвоживание. Оно может спровоцировать почечную и печеночную недостаточность. Оба эти состояния относятся к тяжелым патологиям и требуют госпитализации в отделение интенсивной терапии.
Отдаленные последствия заболевания:
- сгущение крови, что чревато заболеваниями сердечно-сосудистой системы;
- патологии периферической нервной системы, головного мозга из недостатка глюкозы;
- сбои в продукции ферментов, работе системы ЖКТ;
- дисбактериоз;
- нарушение процесса усвоения пищи.
Если не лечить ротавирусную инфекцию, то возможны тяжелые осложнения – панкреатит, панкреонекроз, энтериты.
Профилактика
Лучшим средством предупреждения инфицирования ротовирусом является вакцинация. Прививка внесена в список обязательных в Европе и США. На территории СНГ вакцинация от заболевания – это частное дело родителей.
В качестве мер профилактики врачи рекомендуют:
- соблюдать гигиену – научить ребенка и себя мыть руки;
- при подозрении на развитие кишечного гриппа у члена семьи постараться его изолировать от окружающих;
- повышать неспецифический иммунитет.
Как отличить ротавирус от отравления
Симптоматика пищевого отравления сходна с признаками поражения ротавирусной инфекций. Но существует ряд характерных различий.
| Диагностический признак | Пищевое отравление | Ротавирусная инфекция |
| Тошнота | Присутствует | Присутствует |
| Рвота | Многократная, с периодами затухания и возобновления. Не приносит облегчения. | |
| Нарушение дефекации | Может быть как запор, так и диарея. | Диарея – испражнения до 10 раз в сутки. |
| Включения в кале. | Присутствуют – кусочки непереваренной пищи, кровь, слизь. | В каловых массах присутствует только вода. |
| Повышение температуры | Может протека без повышения температуры. | Повышение температуры присутствует. |
| Боли в животе | После рвоты интенсивность снижается | Спазмы носят ритмический характер и могут сохраняться еще в течение 2 недель после выздоровления. |
Ротовирус – это распространённое заболевание, бояться его не стоит, а вот опасаться, качественно лечить, принимать препараты назначенные врачом – обязательно.
Частые вопросы
Какие причины возникновения ротавируса у детей?
Ротавирус у детей возникает из-за инфекции ротавирусом, который передается через контакт с инфицированными предметами или через фекально-оральный путь.
Какие симптомы ротавируса у детей?
Симптомы ротавируса у детей включают рвоту, понос, лихорадку, боли в животе и общую слабость.
Как диагностируется ротавирус у детей?
Диагностика ротавируса у детей обычно проводится с помощью тестов на обнаружение вируса в стуле ребенка.
Как лечить ротавирус у детей?
Лечение ротавируса у детей включает регидратацию, то есть восполнение потерянных жидкостей и электролитов, а также симптоматическую терапию для облегчения симптомов.
Как можно предотвратить ротавирус у детей?
Одним из способов предотвращения ротавируса у детей является прививка, которая рекомендуется для всех детей в возрасте от 2 до 6 месяцев.
Полезные советы
СОВЕТ №1
Обратите внимание на симптомы ротавируса у ребенка, такие как рвота, понос, высокая температура и общая слабость. Если у вас есть подозрения на ротавирусную инфекцию, обратитесь к врачу для получения точного диагноза.
СОВЕТ №2
Следуйте рекомендациям врача по лечению ротавируса у ребенка. Обычно это включает в себя режим питья, чтобы предотвратить обезвоживание, и прописывание пробиотиков для восстановления нормальной микрофлоры кишечника.
СОВЕТ №3
Принимайте меры предосторожности для предотвращения распространения ротавируса. Это включает в себя регулярное мытье рук, избегание контакта с инфицированными людьми и поверхностями, а также соблюдение гигиены при приготовлении пищи.